
¿Qué es la disfagia orofaríngea (DO)?
La disfagia orofaringea se puede definir como cualquier alteración de la deglución que implica una dificultad del paso del alimento desde la boca al esófago. Estas alteraciones pueden ser de la eficacia o de la seguridad de dicha deglución y se suelen dar en las dos primeras fases de la misma.
Las alteraciones de la eficacia porque no llega todo el alimento ya sea solido o líquido al esófago, pueden llevar consigo un elevado riesgo de desnutrición o deshidratación en el paciente.
Las alteraciones de la seguridad implican un elevado riesgo de sufrir un atragantamiento u obstrucción por alimento de la vía aérea, o broncoaspiración que desarrolle una posterior neumonía o incluso la muerte.
Las causas pueden ser múltiples, por una alteración estructural como resultado de una cirugía de un cáncer de laringe, por una enfermedad degenerativa como es el caso de las Esclerosis por ejemplo… Pero lo que habitualmente nos encontramos los logopedas en las unidades de neurorrehabilitación suelen ser las resultantes como secuela de un ictus o un Traumatismo Craneo Encefálico (TCE).
Expliquemos en primer lugar que pasa en una deglución normal….
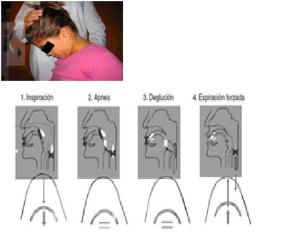
Cuando introducimos alimento solido o líquido en la boca hasta que llega al esófago y posteriormente al estómago hay varios mecanismos que se ponen en marcha. La deglución se puede dividir en 4 fases, las dos primeras voluntarias y las dos últimas involuntarias:
Fase 1 ORAL PREPARATORIA. En esta fase se realiza la preparación y la compactación del bolo. Para ello debe haber una buena masticación. Esta fase es voluntaria.
Fase 2 ORAL. En esta fase el alimento es propulsado por la lengua a la cavidad esofágica. Esta fase también es voluntaria.
Fase 3 FARINGEA. Esta fase es involuntaria. Se inicia cuando los mecanorreceptores de la faringe envían señales a nuestro cerebro y este activa el reflejo deglutorio, que se caracteriza por una secuencia de movimientos que cierran la nasofaringe y la vía respiratoria elevando el cartílago hioides, bajando el cartílago epiglotis y cerrando la glotis donde están las cuerdas vocales y más abajo el acceso a los pulmones por la tráquea. De este modo solo queda abierta la vía esofágica por la que se desliza el bolo con la ayuda de los musculos constrictores de la faringe.
Fase 4 ESOFÁGICA. Se inicia con la apertura del Esfinter Esofágico Superior (EES) para que el bolo entre al esófago y posteriormente se siga desplazando hasta llegar al estómago.

¿Y qué pasa cuando hay una DO? Depende de la fase que está afectada por la lesión de base… ¿Qué se puede trabajar en cada caso?
Poco puede hacer el logopeda cuando aparece una alteración en la Fase 4, ya que además de ser una fase involuntaria, es de muy difícil acceso, aunque siempre se pueden realizar ejercicios que ayuden a propiciar una relajación del Esfinter ES, pero el paciente no lo puede abrir de forma voluntaria y por tanto no se le puede entrenar. Sin embargo actualmente hay varias alternativas que pasan por un tratamiento médico como la toxina botulínica, la cirujía…
Afortunadamente se pueden hacer muchas cosas cuando la afectación se encuentra en las tres primeras fases. Vamos a verlo fase por fase…
Cuando aparece una alteración que afecta a la primera fase oral preparatoria, se pueden trabajar y entrenar de forma voluntaria muchas funciones. Ejemplos de afectación a este nivel pueden ser:
– Pérdida de alimento por una de las comisuras. Esto se debe a una alteración de la sensibilidad, de la fuerza y movilidad de un lado de la cara por una hemiparesia facial del lado contrario al hemisferio cerebral afectado por el ictus.
¿Qué se puede hacer?
En este caso se realizarían ejercicios encaminados a mejorar esa fuerza y movilidad realizando ejercicios labiales y de la mímica facial para ejercitar dicha musculatura afectada. Además también se pueden aplicar contrastes térmicos en ese punto para estimular la sensibilidad de ese lado. También se puede ejercitar el cierre labial con resistencia mediante instrumental específico (pesas labiales) o entrenando el cierre mientras se mantiene aire o líquido en la boca con diferentes volúmenes aumentando el órden de dificultad…

– Aparición de restos de alimento después de haber tragado en el lado afectado por la hemiparesia. Esto se debe a que existe una limitación en la movilidad lingual por hipotonía de la musculatura de ese lado y de nuevo una falta de sensibilidad en este caso intraoral que no hace que el cerebro sienta que “ahí hay algo y debe mandar a la lengua a recogerlo”.
¿Qué se puede hacer?
En este caso se realizarán ejercicios de praxias linguales con/ sin resistencia, además se entrenará la propiocepción del sujeto para mover la lengua a diferentes puntos y que lo contraste con feedback visual (nos podemos apoyar en un espejo), ya que no va a notar adecuadamente si lo está haciendo bien o mal por la alteración de la sensibilidad que presenta. También se puede trabajar el arrastre y recogida del alimento de ese lado con diferentes texturas más fáciles de notar o menos o con diferentes tamaños
Cuando aparece una afectación en la segunda fase oral, significa que no se está propulsando bien el alimento por la lengua a la faringe y también se pueden entrenar varios patrones motores que faciliten dicho aspecto.

– Ejemplo de ello puede ser una pérdida de fuerza y movilidad lingual principalmente de la raíz o dorso lingual (parte posterior) que se encarga de empujar el bolo alimenticio contra el paladar y empujarlo también a la cavidad faríngea.
¿Qué se puede hacer?
Hay multitud de ejercicios, pero para el paciente suele resultar muy complejo mover de forma consciente esta parte de la lengua. Los ejercicios más sencillos sueles ser la producción de fonemas que implican la movilidad lingual del mismo modo que se hace cuando comemos. Para mover la parte posterior realizaremos producción de sílabas con consonantes velares /k/, /x/ y /g/. Además de ayudarnos de un espejo existen recursos en la web que contienen videos explicativos acerca de estos movimientos. La universidad de Iowa (USA) ha desarrollado un recurso llamado “phonetics” donde podéis encontrar videos de todas las posiciones linguales en la fonación.
Aquí os dejo el enlace http://www.uiowa.edu/~acadtech/phonetics/spanish/frameset.html
Una vez adquirido el movimiento, se puede trabajar contra resistencia ayudándonos de material específico (depresores, pesas linguales…)
Cuando la afectación aparece en la tercera fase faríngea significa que el paciente no puede realizar un buen manejo del bolo alimenticio una vez está en la cavidad faríngea, puede que los mecanorreceptores no reciban la suficiente información para que el cerebro ponga en marcha los mecanismos implicados.
¿Qué se puede hacer?
– Podemos entrenar los diferentes procesos de forma aislada. Por ejemplo, el cierre de la nasofaringe por parte del velo del paladar. Hay multitud de ejercicios para entrenar dicho músculo, pero como pasaba anteriormente al paciente le resulta muy difícil controlar a nivel propioceptivo si lo hace bien o mal. Es fundamental entrenar al paciente en que realice una buena apnea. Hay materiales específicos que le pueden ayudar a darle un feedback correctivo como el caso del dispositivo scape-scope o el espejo nasal de Glaztel.
– También se puede existen diferentes maniobras deglutorias y cambios posturales que ayudan a asegurar la protección de la vía aérea y facilitan el tránsito del bolo a la cavidad esofágica. Siempre se ha de estudiar la maniobra que mejor se ajuste, es una elección totalmente personalizada y se puede modificar a las necesidades y posibilidades de movilidad del paciente.
Ejemplo de cambio postural puede ser flexión anterior de cuello que protege la vía aérea y favorece el paso a la cavidad esofágica. Y como ejemplo de maniobra deglutoria podemos citar de todas las que existen la maniobra supraglótica donde el paciente debe hacer una apnea voluntaria en el momento del trago y después toser para limpiar posibles restos que queden en la cavidad faríngea.
Según las complicaciones que presenta el paciente podrá comer un determinado tipo de alimentos de una consistencia o textura determinada, a eso le llamamos “Adaptación de dietas”
Afortunadamente se pueden realizar modificaciones en la consistencia de los alimentos tanto líquidos como sólidos para dar más información al paciente a la hora de tragar los alimentos, para facilitar la masticación o el trago, enlenteciendo la velocidad del paso del alimento al tubo digestivo.
Para saber en qué consistencia son capaces de tragar los líquidos los pacientes, en el momento de la valoración inicial, el logopeda administra una serie de pruebas específicas de ingesta de líquidos y traslada la información al médico para que paute la modificación en la dieta personalizada para cada persona. Las diferentes consistencias que se manejan actualmente para los líquidos son: pudding, miel, néctar y líquido fino (agua). Lo conseguiremos aplicando diferente cantidad de espesante.
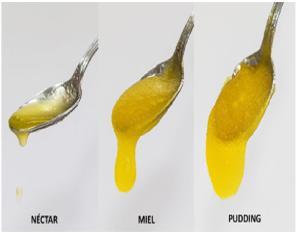
Fuente de la imagen : http://www.neurorhb.com/blog-dano-cerebral/?s=disfagia
Del mismo modo con los alimentos sólidos también se distinguen diferentes texturas: duros, de fácil disgregación, pegajosos, crujientes, blandos…. Y las dietas sólidas que se suelen manejar en pacientes disfágicos son: túrmix, fácil masticación, con restricción para alimentos de alto riesgo con mezcla de consistencias, paso a dieta libre o normal. Y se puede presentar todo triturado, troceado, pequeño, troceado normal depende de la afectación.
También es importante tener en cuenta los volúmenes que puede ingerir mejor y para ello valoraremos la ingesta con cucharillas de diferentes tamaños y asignaremos la que mejor se ajuste a cada individuo.
A modo de conclusión y para dar una visión lo más objetiva posible desde mi experiencia profesional os diré, que aunque siempre hay algunos casos muy complejos, la mayoría de pacientes que sufren una disfagia tras un ictus o un TCE suelen superarla o encuentran la forma de realizar una nutrición e hidratación seguras por vía oral.
Autora del artículo: Lorena Magallón Gonzálvez.
E-mail: lmglogopeda@gmail.com









