Hoy Jueves, os queremos dejar la segunda parte de este artículo, escrito por nuestra gran colaboradora, fisioterapeuta y terapeuta ocupacional Beatriz Tierno Tierno.
Esperamos que lo disfrutéis!
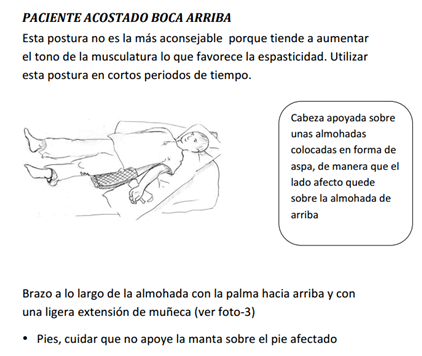
CONTROL POSTURAL. PARTE II.
En el anterior artículo, vimos cuáles son los principales sistemas que controlan la postura, en éste y en el próximo artículo, nos centraremos en los tres más importantes y en nuestra influencia sobre ellos en el tratamiento de pacientes neurológicos. Estos sistemas son el control periférico de la postura, el sistema corticoretículoespinal y el sistema vestibular.
Hoy vamos a tratar el primero de ellos: el control periférico de la postura.
CONTROL PERIFÉRICO DE LA POSTURA
Aunque la médula está capacitada para realizar movimientos simples y también coordinados, su dependencia de estructuras superiores es muy importante en el ser humano al haber adoptado la bipedestación. Por ello, esta es de nuevo una distinción más teórica que práctica.
El reflejo miotático sirve de circuito de retroalimentación antigravitatorio. Por ello (y por el sistema vestibular), será importante pensar la postura del paciente en relación a la gravedad. Cuando se produce un desequilibrio postural, el cuerpo reacciona primero suspendiéndose a los músculos que por su localización y dirección de fibras frenan ese desequilibrio para rápidamente reclutarlos a través del reflejo miotático. Estos músculos deberían reestablecer el equilibrio para pasar de una actitud a otra según las circunstancias para adaptarse al medio. Si por una alteración neurológica, el cuerpo queda fijado en una postura y en un desequilibrio, cada vez más músculos de una cadena de tensión miofascial se irán reclutando. Estos cada vez serán más cortos y estarán más tensos y más rígidos mientras sus antagonistas cada vez estarán más elongados, también más rígidos y con más dificultades para trabajar.
En el caso de los músculos cortos, el acortarlos más mediante una fuerza externa (nuestras manos) produce una disminución de la actividad refleja que les lleva a recuperar su tono normal. Son las técnicas de “ir a la lesión”.
En un segundo tiempo habrá que estirarlos y darles la idea primero de no trabajar en cuerda de arco y después de trabajar con su punto fijo fisiológico en la estática. Los estiramientos musculares pasivos deben ser cuidadosos para no aumentar la actividad del reflejo miotático y siempre serán más eficaces si el paciente los realiza activamente alcanzando primero el control concéntrico para luego poder soltar excéntricamente. La mejor manera de regular el tono postural es el movimiento activo del propio paciente. Cuando un músculo es estirado pasivamente la mayor parte del cambio en la longitud se da en las fibras musculares que son más elásticas que el tendón; cuando se contrae activamente, la fuerza actúa directamente sobre el tendón que aumenta de tensión y comprime el órgano tendinoso de Golgi cuya función es mantener el nivel de fuerza. Este sistema Golgi no es un asa cerrada; las interneuronas Ib también reciben aferencias de receptores cutáneos, articulares, de husos musculares y vías descendentes.
Por tanto, podremos normalizar el tono muscular del paciente a través de estructuras diferentes del músculo como la fascia o la articulación pero sabiendo siempre que la mejor manera de regular el tono postural es el movimiento activo del propio paciente.
Los músculos cortos muy probablemente estarán rígidos y habrá que despegarlos y realizar movilizaciones rotatorias específicas en ellos para desbloquear los puentes cruzados. Es muy importante la contrarrotación ( normalmente rotación externa proximal y rotación interna distal) para conseguir la adecuada estabilidad intramuscular.Para hacer estas movilizaciones, es necesario dar un punto de referencia (mano que estabilice) frente a la que se mueve.

De nuevo recordamos que la función normal de las neuronas motoras depende de la retroalimentación directa a partir de los propios músculos pero también de la información indirecta procedente de tendones, articulaciones y piel. Por ello las técnicas de trazos cortantes o acordajes fasciales, compresión y distracción articular y presión constante o intermitente de los tendones nos ayudan en la regulación del tono de nuestros pacientes. También son interesantes los golpeteos en las prominencias óseas para aumentar la conciencia corporal y que el músculo disminuya su grado de tensión en el intento de informar al SNC del estado del cuerpo.
En el caso de los músculos largos primero habrá que elongarlos más para despertar la actividad de los husos neuromusculares pero luego habrá que llevarlos a una posición más beneficiosa para poder trabajar. No se trata sólo de acortarlos para facilitar su arranque o encendido, también habrá que realinear las fibras musculares adecuadamente e incluso despegarlas si están rígidas. Entonces buscaremos primero actividad concéntrica específica para aprender estabilidad y en segundo lugar actividad excéntrica para ganar fuerza. Si queremos que el paciente mejore será indispensable que sus músculos débiles (pueden ser los largos pero también los cortos) ganen fuerza. Por ello el entrenamiento de la fuerza, con las adaptaciones necesarias al paciente neurológico ya no está prohibido. Incluso se sabe que a veces los pacientes, por ejemplo, no pueden sobreponerse al patrón flexor del miembro superior por la debilidad de su tríceps.
Para facilitar la actividad de estos músculos débiles, podemos ayudarnos de que si la contracción muscular comprime la piel contra un objeto o superficie, las señales provenientes de los receptores producen mayor excitabilidad de los músculos. Otras maneras de estimular los receptores de la piel y del tejido profundo (Pacinni, Meissner, Merkel, Ruffini) son las presiones en ángulo recto de la piel y el tejido profundo, los golpecitos para estimular los husos y movimientos rápidos (“pulir”) para disminuir el umbral de contracción.
Algo a tener en cuenta en los pacientes neurológicos es que muchas veces aparece debilidad central en los músculos antigravitatorios tónicos y los músculos fásicos normalmente encargados del movimiento deben cambiar de rol y ocuparse de la postura por lo que acaban cambiando su constitución y bioquímica para adaptarse al nuevo requerimiento. Pues bien, en nuestras manos está cambiar de nuevo el requerimiento pueden volver a ser músculos fásicos. Es la plasticidad muscular. Si cambia la inervación de un músculo, cambia el músculo. Las neuronas modifican el fenotipo muscular como consecuencia de la actividad sináptica (experiencia) y esto podría constituir la base del aprendizaje y la memoria.
Autora del artículo: Beatriz Tierno Tierno.
Fisioterapeuta. Terapeuta Ocupacional. Docente. Formada en PNL, hipnosis y otras terapias afines.
beatriztiernotierno@gmail.com
BIBLIOGRAFÍA
1. Bear M.F., Connors B.W y Paradiso M.D (2002), 4º edición. Neurociencia: Explorando el cerebro. Masson:Barcelona.
2. Kandel E.R, Jessell, T. M y Schwartz J.M (2001). Principios de neurociencia. 4ª edición. Mc-Graw Hill-interamericana: Madrid
3. Cardinalli D.P (1992). Manual de neurofifiología. 1ª edición. Díaz de Santos S.A: Madrid
4. Apuntes de fisioterapia neurológica del adulto de Andrés Lloves (2006). universidad Europea de Madrid: Madrid
5. Guyton A.C (1997). Anatomía y fisiología del sistema nervioso. Neurociencia básica. 2ª edición. Panamericana: Madrid.
6. Purves D (2001). Invitación a la neurociencia. 1ª edición. Panamericana: Madrid.